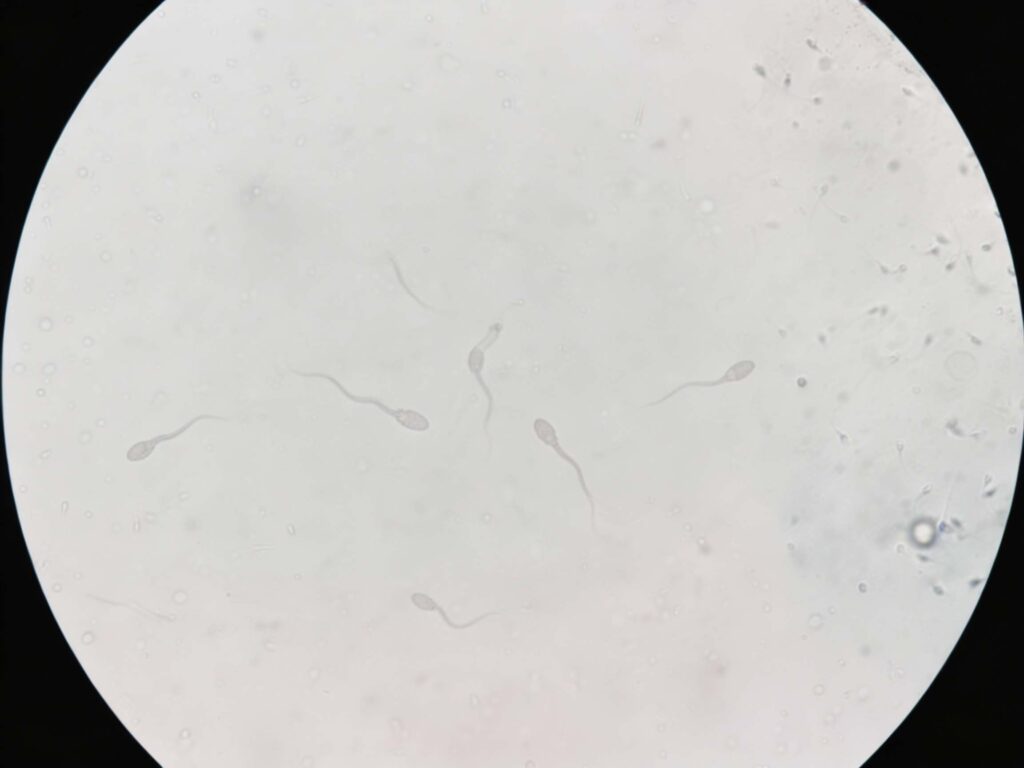
La condición conocida como ‘espermatozoides vagos’ se refiere a la astenozoospermia, que implica una baja movilidad de los espermatozoides. Este problema afecta la capacidad de los espermatozoides para llegar al óvulo para la fecundación. La astenozoospermia puede influir en la fertilidad masculina y, en consecuencia, en las posibilidades de embarazo. Es importante entender sus causas, diagnóstico y posibles tratamientos para abordar este desafío.
Ante un diagnóstico de astenozoospermia, resulta fundamental una valoración por parte de un urólogo especializado en fertilidad masculina. El Dr. Josep Maria Cos Calvet, urólogo-andrólogo con más de 25 años de experiencia, aborda este tipo de alteraciones desde una perspectiva médica integral, analizando no solo el seminograma, sino también los posibles factores anatómicos, hormonales y funcionales que pueden estar influyendo en la movilidad espermática.

Definición y características de los espermatozoides vagos
La calidad del semen es un factor crucial en la fertilidad masculina. En este contexto, la movilidad de los espermatozoides juega un papel fundamental. Se catalogan como ‘vagos’ aquellos espermatozoides que presentan una movilidad muy baja, lo que dificulta que estos puedan llegar al óvulo y llevar a cabo la fecundación. Esta condición, conocida científicamente como astenozoospermia, se define por la presencia de menos del 40% de espermatozoides móviles en un análisis de semen.
Las características de los espermatozoides vagos no solo se centran en su movilidad. También se analiza el tipo de movimiento que presentan. Existen dos categorías: movilidad total, que incluye todos los espermatozoides que se mueven, y movilidad progresiva, en la que se consideran aquellos que se desplazan de manera efectiva en línea recta. Esta clasificación es importante, ya que no todos los espermatozoides que se mueven son igualmente capaces de alcanzar el óvulo.
- La movilidad total de los espermatozoides se refiere a la suma de aquellos que presentan movimiento, ya sea progresivo o no.
- La movilidad progresiva se refiere exclusivamente a los espermatozoides que pueden avanzar efectivamente en línea recta, lo que es crucial para la fecundación.
En la evaluación del semen, se utilizan criterios establecidos por la Organización Mundial de la Salud (OMS) que permiten determinar la calidad del mismo. La astenozoospermia puede agruparse en diferentes grados de gravedad, según el porcentaje de espermatozoides que muestran movilidad. Este diagnóstico se basa en el seminograma, que proporciona información detallada sobre la calidad del semen, incluyendo la movilidad espermática.
El impacto de la astenozoospermia en la concepción es considerable. A medida que el porcentaje de espermatozoides móviles disminuye, se van reduciendo las posibilidades de que la fertilización tenga lugar de manera natural. Esto puede llevar a que las parejas que buscan concebir enfrenten dificultades, ya que la movilidad de los espermatozoides es esencial para el transporte hacia el óvulo.
Un aspecto a destacar es que la astenozoospermia no actúa de manera aislada. Puede estar asociada a otros parámetros semenales alterados, como la concentración, la morfología, y la calidad general del semen. Esta relación compleja puede dificultar aún más el proceso de fertilización y requerir una evaluación integral para abordar correctamente el problema.
Las alteraciones en la movilidad de los espermatozoides pueden tener múltiples orígenes. Desde factores genéticos hasta hábitos de vida poco saludables, hay una variedad de causas que pueden contribuir a la disminución en la calidad del semen. Reconocer estas características y su impacto es esencial para cualquier hombre que esté manejando problemas de fertilidad.

Diagnóstico y análisis en hombres con espermatozoides vagos
El diagnóstico de la astenozoospermia implica una serie de pruebas que ayudan a determinar la calidad del semen y la movilidad de los espermatozoides. La herramienta más comúnmente utilizada para este fin es el seminograma, que proporciona información vital sobre varios parámetros del semen.
Realizar un seminograma requiere que el hombre aporte una muestra de semen, que luego se analiza en un laboratorio especializado. Este análisis evalúa diferentes aspectos, tales como:
- Volumen de la muestra: Un volumen adecuado es crucial para asegurar que el conteo y la movilidad se evalúen correctamente.
- Viscosidad: La consistencia del semen puede influir en la movilidad de los espermatozoides.
- pH: Un nivel de pH en un rango adecuado también es importante para la salud espermática.
- Conteo total de espermatozoides: Este dato proporciona información sobre la cantidad total de espermatozoides presentes en la muestra.
- Movilidad espermática: Este es el aspecto más crítico. Se evalúa el porcentaje de espermatozoides que muestran movimiento y se clasifica en movilidad total y progresiva.
- Morfología: Se examina la forma y estructura de los espermatozoides, lo que también puede influir en la capacidad de fecundación.
Es importante destacar que un seminograma “malo” por sí solo no es suficiente para emitir un juicio definitivo sobre la fertilidad. Generalmente, se realizan al menos dos análisis separados por semanas o meses para confirmar los resultados. Además, la espermatogénesis tarda aproximadamente tres meses, por lo que cualquier cambio en la calidad del semen debido a modificaciones en el estilo de vida o tratamientos médicos debe evaluarse después de este periodo.
Los criterios establecidos por la Organización Mundial de la Salud son los que se utilizan para interpretar los resultados. Un diagnóstico de astenozoospermia se realiza cuando los espermatozoides móviles son menos del 40% en términos de movilidad total o menos del 32% de movilidad progresiva.
En algunos casos, puede ser necesario realizar análisis adicionales si se encuentran anomalías. Las pruebas complementarias pueden incluir:
- Hormonal: Se miden los niveles de hormonas que pueden afectar la producción de espermatozoides, como la testosterona y la LH.
- Genéticas: Se pueden investigar anomalías cromosómicas que podrían contribuir a la astenozoospermia.
- Cultivo de semen: Este análisis puede detectar la presencia de infecciones que alteren la calidad del semen.
En determinados casos, el estudio puede completarse con pruebas de imagen, como la ecografía testicular y Doppler, especialmente útiles para diagnosticar varicocele u otras alteraciones vasculares. Este tipo de exploraciones forman parte habitual de la práctica urológica del Dr. Cos Calvet cuando se sospecha una causa tratable de la astenozoospermia.
Los resultados de estas pruebas son esenciales para que los médicos puedan ofrecer una visión clara sobre la salud reproductiva del paciente. Posteriormente, esta información permite tomar decisiones informadas sobre los posibles tratamientos y rutas a seguir, así como sobre la necesidad de cambios en el estilo de vida que puedan mejorar la situación espermática.
El seguimiento de los resultados puede implicar repeticiones del seminograma a lo largo del tiempo para obtener una evaluación más precisa y detectar cambios en la calidad del semen. Este enfoque permite a los especialistas adaptar las estrategias diagnósticas y terapéuticas acorde a la evolución de la condición del paciente. El diagnóstico preciso es un paso fundamental no solo para identificar la astenozoospermia, sino también para abordar las necesidades específicas de cada individuo en su camino hacia la paternidad.

Importancia del diagnóstico urológico completo
Además del seminograma, el urólogo puede realizar una exploración física detallada del aparato reproductor masculino. En consulta, el Dr. Cos Calvet evalúa posibles alteraciones testiculares, epididimarias o del cordón espermático que podrían afectar directamente a la calidad del semen, permitiendo detectar patologías que no siempre se reflejan únicamente en el análisis seminal.
Causas comunes y factores de riesgo de la astenozoospermia
La astenozoospermia puede ser atribuida a una variedad de factores que afectan la salud y funcionalidad de los espermatozoides. Identificar y entender estas causas es esencial para abordar el problema de la movilidad espermática.
Factores genéticos
Las anomalías cromosómicas pueden jugar un papel crucial en la capacidad de los espermatozoides para moverse adecuadamente. Estas alteraciones a menudo se relacionan con una movilidad reducida, lo que dificulta el proceso de fecundación. Exámenes genéticos pueden ayudar a detectar estos problemas hereditarios.
Estilo de vida
La forma de vida de los hombres también influye significativamente en la calidad del semen. Los hábitos poco saludables son un factor de riesgo importante para la astenozoospermia. A continuación, se detallan algunos de estos hábitos que pueden afectar negativamente la movilidad espermática:
-
Consumo de alcohol y drogas: La ingesta excesiva de alcohol y el consumo de drogas recreativas, como la marihuana, pueden comprometer la producción y calidad del semen.
-
Mala alimentación: Una dieta deficiente, rica en grasas saturadas y baja en nutrientes esenciales, puede resultar en una calidad del semen inferior. Se sugiere que una alimentación equilibrada, rica en antioxidantes y vitaminas, mejore la movilidad espermática.
-
Estrés: Situaciones de estrés prolongadas pueden incidir negativamente en la producción hormonal que regula la salud reproductiva masculina.
Soluciones prácticas: Para mejorar la calidad del semen y la movilidad espermática, se recomiendan cambios de estilo de vida con impacto real: perder grasa abdominal y mejorar el metabolismo, dejar tabaco y drogas, dormir adecuadamente y evitar calor excesivo (como sauna frecuente, portátil en el regazo o ropa muy ajustada).
Suplementos y antioxidantes: En algunos casos, tomar suplementos antioxidantes puede ayudar a mejorar ciertos parámetros del semen. Sin embargo, su efecto sobre la fertilidad no está completamente garantizado, por lo que se consideran “posiblemente útiles” y no una solución milagrosa.
Exposición ambiental
Varios factores del entorno pueden impactar la salud espermática. Uno de los principales riesgos es la exposición a altas temperaturas. Esto puede ocurrir por diversas razones, como el uso de ropa ajustada o la exposición a fuentes de calor en el trabajo.
Otra forma de exposición perjudicial es el contacto con productos químicos nocivos, que pueden interferir en la producción de espermatozoides. Los trabajos que implican la manipulación de sustancias tóxicas son especialmente preocupantes.

Problemas de salud
Ciertas condiciones médicas pueden contribuir a la astenozoospermia. La presencia de infecciones en el aparato reproductor puede dañar la calidad del semen. Estas infecciones pueden ser de diversas índoles y, en muchos casos, pueden pasar desapercibidas.
Otra afección que se ha relacionado con la astenozoospermia es el varicocele. Esta condición implica la dilatación de las venas dentro del escroto y puede afectar negativamente la producción y movilidad de los espermatozoides.
Resumiendo, la astenozoospermia puede ser resultado de una combinación de factores genéticos, elecciones de estilo de vida, exposiciones ambientales y problemas de salud subyacentes. Abordar esos aspectos es crucial para mejorar la movilidad de los espermatozoides y, en consecuencia, la fertilidad masculina.
Desde el punto de vista urológico, el varicocele es una de las causas más frecuentes de alteración de la movilidad espermática. El Dr. Josep Maria Cos Calvet cuenta con una amplia experiencia en el diagnóstico y tratamiento quirúrgico del varicocele, una intervención que, en pacientes seleccionados, puede mejorar significativamente los parámetros seminales, incluida la movilidad de los espermatozoides.
Impacto de los espermatozoides vagos en la fertilidad masculina y el embarazo
La reducción de la movilidad espermática tiene consecuencias significativas en la capacidad de un hombre para concebir. La astenozoospermia, caracterizada por la baja movilidad de los espermatozoides, dificulta su desplazamiento hacia el óvulo, lo que reduce las probabilidades de fertilización. Esta condición se relaciona estrechamente con la infertilidad masculina, un problema que afecta a un número creciente de parejas en su intento por concebir.
Los hombres que presentan espermatozoides con deficiencia en movilidad suelen experimentar dificultades para lograr un embarazo de forma natural. Las estadísticas indican que casi el 40% de los casos de infertilidad masculina están asociados a problemas de movilidad espermática. En este contexto, el diagnóstico precoz y el tratamiento adecuado son esenciales para aumentar las posibilidades de éxito en la concepción.
Cabe destacar que la calidad del semen no solo se mide por la cantidad de espermatozoides presentes, sino también por su capacidad para nadar de manera efectiva. Los espermatozoides deben desplazarse a través del tracto reproductivo femenino para alcanzar el óvulo, y cualquier alteración en su movilidad puede limitar seriamente esta función. Esto se traduce en un menor número de espermatozoides que llegan a su destino, lo que a su vez puede llevar a una disminución de las tasas de embarazo en comparación con hombres que no presentan esta condición.
- Impacto en la concepción natural
- Relación con la fertilidad masculina
- Frecuencia de abortos espontáneos
Los posibles efectos sobre los resultados del embarazo también deben ser considerados. Algunas investigaciones sugieren que, aunque se logre la fecundación, la calidad del embrión puede verse afectada si proviene de un espermatozoide con movilidad deficiente. Esto podría aumentar el riesgo de abortos espontáneos o dificultades en el desarrollo embrionario, afectando así la viabilidad del embarazo.

La complejidad del problema implica que al tratar de abordar la infertilidad masculina, es fundamental mirar más allá de los parámetros básicos del análisis de semen. Factores como la morfología, la concentración y, por supuesto, la movilidad, juegan un papel importante en la salud reproductiva masculina y en la posibilidad de llevar a cabo un embarazo exitoso.
Por último, el impacto de los espermatozoides vagos no se limita simplemente a la dificultad para concebir. Este problema también puede ofrecer indicios sobre la salud general del hombre afectado, ya que a menudo se asocia con otros trastornos o condiciones médicas que podrían necesitar atención. La identificación de estas cuestiones puede ser valiosa para no solo mejorar la fertilidad, sino también para asegurar el bienestar general del individuo.
La detección de una astenozoospermia también puede servir como señal de alerta sobre otras alteraciones de la salud masculina. En este sentido, el enfoque del Dr. Cos Calvet no se limita únicamente a la fertilidad, sino que contempla la evaluación global del estado urológico del paciente, identificando posibles problemas que puedan requerir seguimiento o tratamiento específico.
Tratamientos y recomendaciones para mejorar la calidad espermática
Los hombres que enfrentan problemas de movilidad espermática pueden considerar diversas estrategias para potenciar la calidad de su esperma. Estas recomendaciones abarcan cambios en el estilo de vida, intervenciones médicas y técnicas de reproducción asistida, adaptándose a las necesidades individuales de cada paciente.
Cambios en el estilo de vida
Una de las primeras recomendaciones involucra modificaciones en hábitos diarios. Un estilo de vida saludable puede tener un impacto significativo en la calidad del semen. Se sugieren los siguientes cambios:
- Alimentación equilibrada: Incluir en la dieta alimentos ricos en nutrientes como frutas, verduras, frutos secos y proteínas magras. La ingesta de antioxidantes puede proteger a los espermatozoides del daño celular.
- Ejercicio regular: Mantener una actividad física moderada ayuda a mejorar la circulación y a reducir el estrés, lo que puede contribuir a una mejor salud reproductiva.
- Evitar el alcohol y el tabaco: El consumo excesivo de alcohol y el uso de tabaco están asociados con una menor calidad espermática. Reducir o eliminar estas sustancias es fundamental.
- Manejo del estrés: La práctica de técnicas de relajación, como la meditación y el yoga, puede ser beneficiosa. El estrés crónico afecta negativamente la fertilidad.
Intervenciones médicas
Existen casos donde se requiere la intervención médica, especialmente si se identifican problemas subyacentes. Algunas opciones incluyen:
- Tratamiento de infecciones: Si se diagnostican infecciones, es vital seguir el tratamiento adecuado para eliminar cualquier agente patógeno que afecte la calidad del semen.
- Corrección de varicocele: Esta condición puede ser tratada quirúrgicamente, lo que podría mejorar la producción de espermatozoides.
La corrección quirúrgica del varicocele es una de las intervenciones más habituales en urología reproductiva. Realizada por un especialista experimentado, como el Dr. Cos Calvet, esta cirugía tiene como objetivo mejorar la circulación venosa testicular y crear un entorno más favorable para la producción de espermatozoides con buena movilidad.
- Suplementos vitamínicos: En algunos casos, se recomiendan suplementos antioxidantes y vitamínicos, como el zinc, la vitamina C y el ácido fólico, que pueden contribuir a mejorar la salud del semen.
Es importante señalar que, antes de recurrir a técnicas de reproducción asistida, resulta recomendable descartar y tratar posibles causas corregibles desde la urología. El abordaje médico y quirúrgico adecuado puede, en algunos casos, permitir la concepción natural o mejorar los resultados de los tratamientos posteriores.
Técnicas de reproducción asistida
Cuando las estrategias anteriores no son suficientes, se puede considerar la reproducción asistida. Estas técnicas son útiles para maximizar las posibilidades de concepción:
- Inseminación Artificial (IA): Esta opción implica la introducción directa de espermatozoides en el útero, facilitando su llegada al óvulo durante el periodo fértil.
- Fecundación in Vitro (FIV): Consiste en la fertilización de óvulos en un entorno de laboratorio, lo cual puede ser beneficioso para los hombres con problemas de movilidad espermática.
- ICSI (inyección intracitoplásmica de espermatozoides): Esta técnica permite inyectar un solo espermatozoide directamente en un óvulo, aumentando las posibilidades de fecundación.
Cada uno de estos tratamientos y recomendaciones debe ser evaluado y discutido con un especialista en fertilidad, quien podrá ofrecer alternativas adaptadas a las características y necesidades del paciente. La clave está en abordar de forma integral la salud reproductiva masculina para optimizar las tasas de éxito en la concepción.
La astenozoospermia es una condición que debe ser evaluada de forma individualizada. Contar con la experiencia de un urólogo-andrólogo especializado, como el Dr. Josep Maria Cos Calvet, permite identificar causas tratables y orientar al paciente hacia la mejor estrategia terapéutica, siempre con el objetivo de mejorar la fertilidad masculina y el bienestar general del paciente.

Preguntas frecuentes sobre espermatozoides vagos y fertilidad
Existen diversas inquietudes relacionadas con la movilidad espermática y su influjo sobre la fertilidad. A continuación, se presentan las preguntas más comunes y sus respectivas respuestas.
- ¿Cuál es la relación entre espermatozoides vagos y la fertilidad masculina?
La movilidad de los espermatozoides es crucial para la concepción. Un porcentaje bajo de espermatozoides móviles puede dificultar la llegada al óvulo y, por ende, impactar negativamente las posibilidades de embarazo. Generalmente, un hombre con astenozoospermia tiene menores tasas de éxito en la fertilización natural. - ¿Se puede corregir la astenozoospermia?
Existen métodos que pueden mejorar la motilidad espermática. Cambios en el estilo de vida, como una dieta equilibrada, la reducción del consumo de alcohol y el control del estrés, pueden resultar beneficiosos. En algunos casos, se recomienda la intervención médica o tratamientos de reproducción asistida si la astenozoospermia es severa. - ¿Cuáles son las causas más comunes de los espermatozoides vagos?
Las causas de la astenozoospermia pueden incluir factores genéticos, problemas hormonales, infecciones, varicocele y hábitos no saludables. La exposición a sustancias químicas, calor excesivo y condiciones de salud también afectan la calidad del semen. - ¿Es posible tener un hijo con espermatozoides vagos?
Sí, es posible concebir incluso con astenozoospermia, aunque las probabilidades pueden ser menores. En ocasiones, se puede recurrir a tratamientos de fertilidad como la inseminación artificial o la fecundación in vitro, donde los espermatozoides son introducidos directamente en el útero o fertilizan los óvulos en un laboratorio. - ¿Qué pruebas son necesarias para diagnosticar la movilidad espermática?
El seminograma es la prueba principal para diagnosticar la astenozoospermia. Este análisis permite evaluar diferentes parámetros del semen, incluyendo el porcentaje de espermatozoides móviles, su morfología y concentración. Basado en estos resultados, se determina la presencia de problemas de movilidad. - ¿El estrés afecta la calidad del semen?
El estrés puede influir negativamente en la producción de espermatozoides y en su movilidad. La salud mental y emocional de una persona está íntimamente relacionada con su bienestar físico, por lo cual el manejo del estrés es fundamental para mejorar la salud reproductiva masculina. - ¿La edad afecta la movilidad de los espermatozoides?
La edad puede jugar un papel importante en la calidad del semen. A medida que los hombres envejecen, pueden experimentar cambios en la motilidad y en la cantidad de espermatozoides. Esto puede influir en las tasas de fertilidad y en la probabilidad de concebir.

Mejorar la movilidad espermática es posible con un diagnóstico adecuado.
Una valoración urológica especializada permite identificar causas tratables y definir la mejor estrategia terapéutica. El Dr. Josep Maria Cos Calvet, urólogo-andrólogo con amplia experiencia en fertilidad masculina, ofrece un enfoque médico individualizado.
Solicita tu consulta personalizada y da el primer paso hacia una solución basada en experiencia y rigor clínico.
Dr. Josep Maria Cos Calvet (Nº Colegiado 11601)
Licenciado en Medicina y Cirugía por la Universitat de Barcelona.
Cirujano andrológico especializado en vasovasostomía.
Con más de 900 vasovasostomías realizadas desde 1991, es el especialista, de toda Europa, con mayor número de cirugías realizadas y resultados publicados en el campo de la reconstrucción del conducto deferente (Vasovasostomía).
Estudios de especialización en Urología y Andrología en la Fundación Puigvert de Barcelona.
Concursa y obtiene una plaza de urólogo en el Hospital Universitario Germans Trias i Pujol de Badalona.
Integrado desde 1988 en la Unidad de Trasplante Renal de dicho centro.
Encargado de la Unidad de Cirugía Mayor Ambulatoria Urológica desde 1998.
Participa en la docencia quirúrgica de los médicos residentes que cursan su especialización en Urología en este Hospital Universitario, en especial en el campo de la cirugía uro-andrológica y la microcirugía.
Ha publicado múltiples artículos en revistas médico-científicas y participado como ponente en congresos uro-andrológicos de diferentes países.